Relaterede emner
Generelt om kodning
Forfattere
01. januar 2010
Lægerne har ansvaret for patientbehandlingen og den skriftlige dokumentation i forbindelse med denne. Dette betyder også, at lægerne har ansvaret for en korrekt kodning i forbindelse med patientforløbet.
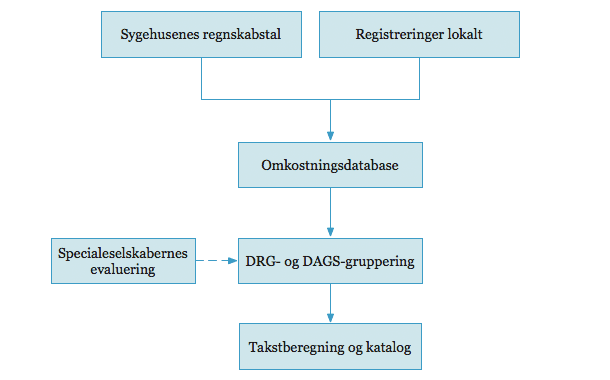
Når lægen har dikteret journalen og denne er skrevet af sekretæren indberetter systemet koderne til LPR (landspatientregisteret). På baggrund af de indberettede data genereres forskellige statistikker vedrørende hospitalernes produktion ligesom der laves en del forskning på baggrund af de indberettede data. Det er derfor vigtigt, at det indberettede både er korrekt og ensartede.
De enkelte hospitaler tildeles midler efter DRG-systemet (diagnoserelaterede grupper), der kombinerer de registrerede diagnose- og procedurekoder og på baggrund af dette tildeler det enkelte besøg eller indlæggelsesforløb en samlet værdi.
Ledelsesmæssigt er man interesseret i at finde afdelingens produktivitet der er forholdet mellem produktionen og ressourceforbruget.

Man er også interesseret i at opnå en korrekt indtjening da DRG-systemet er det system der sikrer afdelingerne betaling.
DRG systemet er baseret på et meget stort patientmateriale der hele tiden udbygges. Kodernes værdi ændres således løbende.
Takstberegning og katalog
Patientkodningen er helt essentiel for den enkelte afdeling. Hvis ikke lægerne koder patienterne korrekt vil afdelingerne ganske simpelt miste penge da den korrekte ”regning” ikke udskrives.
Det er vigtigt at de benyttede koder ikke begrænser sig til det speciale patienten er tilknytte. En patient med en collesfraktur der efter operation får en pneumoni mens vedkommende ligger på en kirurgisk afdeling skal derfor ligeledes kodes med koden for pneumoni.
Når DRG-værdien tilskrives den enkelte afdeling sker det ved, at hospitalet laver en samlet beregning på hele patientforløbet. Hvis patienten har været på mere end en afdeling tilskrives værdien til den afdeling der har den højeste DRGsats af de involverede afdelinger.
Pengene følger patienten
For at forstå og benytte korrekt kodning er det vigtigt at forstå forskellen på forskellige typer patientkontakt. Overordnet er der 3 typer kontakter:
- Skadestuebesøg
- Ambulant forløb
- Indlæggelse
Hver enkelt kontakt afsluttes for sig selv. En patient der har pådraget sig et større sår og ses i skadestuen for efterfølgende at skulle have opfølgning i sårambulatoriet vil derfor først have en kontakt i skadestuen og derefter en kontakt i ambulatoriet.
Bemærk at de enkelte ambulante besøg bør have individuelle aktions- og bidiagnoser da disse kan skifte undervejs.
Huskeliste ved kodning
- Benyt præcise og korrekte koder.
- Vælg aktionsdiagnosen
- Hvis primær indlæggelse er genoptræning benyt da DZ 508 – årsag skal være bidiagnose.
- Vælg evt. bidiagnoser
- Vælg evt. tillægskoder
- Hvis cancer husk kodning efter TNM
- Hvis forgiftning husk ATC-kode (lægemiddelkataloget)
DRG grupper
DRG benyttes til de indlagte patienter (stationære) og inddeles i 565 grupper på baggrund af følgende kriterier:
- Aktionsdiagnose
- Bidiagnose
- Operationskoder
- Undersøgelses- og behandlingskoder
- Køn, alder og udskrivningsstatus
Forskellige koder tillægges som tidligere omtalt forskellig værdi. Som vi vil se i følgende er det derfor ikke ligegyldigt hvilken kode der tilknyttes. Generelt kan man sige at jo mere detaljeret koden er, des højere værdi. Endvidere er satserne for de komplicerede tilfælde højere end de ikke komplicerede.
For en stationær patient er det sygehusudskrivningen, som udløser en DRG-takst. En sygehusudskrivning er den tidsmæssigt sammenhængende hændelse af en patient som bliver indlagt og optager en sengeplads på en eller flere sengeafdelinger på samme sygehus og derefter bliver udskrevet.
| Eksempel 1 | Eksempel 2 | |
|---|---|---|
| Aktionsdiagnose | DJ441 KOL m/ akut exacerbation u/ spec | DJ969 Respirationsinsufficiens u/ spec |
| Bidiagnose | DJ969 Respirationsinsufficiens u/ spec | DJ441 KOL m/ akut exacerbation u/ spec |
| Total pris | kr. 16.829 | kr. 31.608 |
Som vi kan se af ovenstående kan det give en stor forskel i prisen afhængig af den valgte aktionsdiagnose. Det er derfor altid vigtigt at tilknytte de rigtige koder til patientforløbene for at opnå en mere korrekt værdi.
DAGS grupper
DAGS (dansk ambulant grupperingssystem) benyttes til alle ambulante patienter.
DAGS inddeles i 93 grupper på baggrund af følgende kriterier
- Operationskoder
- Undersøgelses og behandlingskoder
- Diagnoser (cancer og neurologi)
Imellem DAGS og DRG patienterne ligger der en gruppe der omtales som gråzonepatienterne. Disse patienter kan både behandles ambulant og på stationære afsnit.
Der er 75 grupper af disse patienter.
Betalingen for ambulante patienter foregår på baggrund af ambulante forløb of afhænger af om det er en "normal" ambulant patient eller en gråzonepatient.
- For en ambulant patient er det den ydelse, som modtages ved et ambulant besøg på et sygehusambulatorium, der udløser en DAGS-takst. Der udløses kun én takst ved besøget, uanset at patienten måtte modtage flere forskellige ydelser ved fremmødet på samme afdeling, idet DAGS-taksten i gennemsnit dækker samtlige udgifter, som ambulatoriet har for alle ydelser ved besøget.
- For en Gråzonepatient er det ydelsen, som modtages ved behandlingen, der udløser en Gråzonetakst. Gråzonetaksten, som er et vægtet gennemsnit mellem DRG-taksten og DAGS-taksten, udløses uanset om patienten bliver behandlet ved indlæggelse eller ambulant. Der er således et økonomisk incitament for sygehuset til at behandle patienten ambulant.
Den aktivitet som udløser en takst, kaldes for den takstbærende aktivitet.
Forkortelser
- DAGS: dansk ambulant grupperingssystem
- DRG: diagnoserelaterede grupper
- LPR: landspatientregisteret
- Produktivitet: forholdet mellem produktion og ressourceforbrug. Jo højere
- produktivitet jo mere udbytte for pengene.
- Produktion: måles i hospitalsregi typisk som opnået DRG/DAGS værdi. Bemærk at hospitalerne også har anden produktion end patientbehandling – herunder uddannelse – som man ikke kan se i de normale beskrivelser af produktion og produktivitet.